Lungekreft
Ikke-småcellet lungekreft
Ikke-småcellet lungekreft (NSCLC) er en undertype av lungekreft som utgjør en av de viktigste årsakene til kreftrelaterte dødsfall i verden. Den står for nesten 80 % av alle oppdagede lungekrefttilfeller og har en av de laveste overlevelsesgradene etter fem år, på cirka 24 %. NSCLC er hovedsakelig underkategorisert i adenokarsinom, plateepitelkreft og storcellet karsinom. Adenokarsinom utgjør nesten halvparten av det totale antallet NSCLC-tilfeller, etterfulgt av plateepitelkarsinom, som har sitt opphav i trakeobronkialtreets utspring.
Mange kliniske og prekliniske rapporter har antydet at NSCLC-tumorer utvikles gjennom progressive patologiske forandringer og har få unike molekylære signaturer av genomiske forandringer som har muliggjort utviklingen av et fåtall skreddersydde hemmere. Disse forandringene oppstår først og fremst i cellene som dekker luftveiene, som er de første til å bli utsatt for skadelige kjemikalier, deriblant kreftfremkallende stoffer i tobakksrøyk, miljøforurensninger som asbest, nikkel, arsenikk, osv. Den precanserøse cellen går deretter videre til ulike tumordannelsesstadier, inklusive hyperplasi, plateepitelmetaplasi, plateepiteldysplasi og til slutt karsinom in situ.1 De dysplastiske lesjonene karakteriseres videre som milde, middels og alvorlige basert på histologiske og cytologiske forandringer.
Tidlig forskning – epidemiologi
Franz Herman Müller publiserte i 1939 den første studien som sammenlignet 86 lungekreftpasienter og et lignende antall kontroller, og trakk konklusjonen at lungekreftpasienter hadde mye større sannsynlighet for å være røykere enn kontrollene som ikke hadde kreft.2 Som en følge av konklusjonene deres, ble det også gjennomført en rekke forskningstudier i Storbritannia og USA som bekreftet sammenhengen mellom tobakk og lungekreft.3 De første patologiske bevisene på de negative virkningene av tobakksrøyk på luftveiscellene i lungene kom fra Anderson Hidings forskning, som bekreftet at tobakksrøyking forårsaker ciliostase, dvs. drap på de hårlignende strukturene som dekker de øvre luftveiene og som fjerner forurensning fra luftveiene, og stedet hvor det oppsto ciliostase stemte nøyaktig overens med de områdene der var mest sannsynlig at tumorene utviklet seg (preneoplastiske lesjoner) hos lungekreftpasienter med en historikk med kraftig røyking.4
De tidligere tilfellene av lungekreft som oppsto på grunn av røyking, var mer utsatt for å bli rammet at plateepitelkarsinom. Dette forandret seg imidlertid på 1960-tallet med en massiv bruk av filter i sigaretter, og fra det tidspunktet begynte flere tilfeller av adenokarsinom å dukke opp hos lungekreftpasienter sammenlignet med plateepitelkarsinom.5,6 Strålebehandling som behandling av andre kreftformer som brystkreft, Hodgkins lymfom kan også forårsake lungekreft.7,8 Andre faktorer som lungefibrose og HIV-infeksjon er også risikofaktorer for utvikling av lungekreft.9,10
Epidemiologi11
- Antallet nye tilfeller av lungekreft i Norge 2023 var ca. 3319, hvorav ca. 48,9 % var kvinner och 51,1 % var menn.
- Rater – antall tilfeller per 100.000
Menn: 55,5
Kvinner: 48,5 - Beregnet relativ overlevelse etter 5 år er ca. 28 % for menn, 35 % for kvinner.
- Kreftoverlevere, begge kjønn, var 2023 11.634 personer
- Dødsfall (2022) menn 1194 og kvinner 1011.
- Akkumulert risiko for å utvikle lungekreft fram til 80 års alder (2019-2023) var 5,4 % for menn og 5,0 % for kvinner.
Etiologi12
Røyking er dominerende risikofaktor for lungekreft og er årsak til 80-90 % av tilfellene. De siste årene har antall dagligrøykere blitt redusert, fra over 30 % på slutten av 90-tallet til under 10 % i 2021, og reduksjonen er spesielt stor i de yngre aldersgruppene. Andelen respondenter som oppgir å røyke av og til har holdt seg stabil rundt 10 % (Figur 4). Det er få unge som oppgir å røyker daglig, men av-og-til-andelen er høyest blant de yngste aldersgruppene (Figur 5).
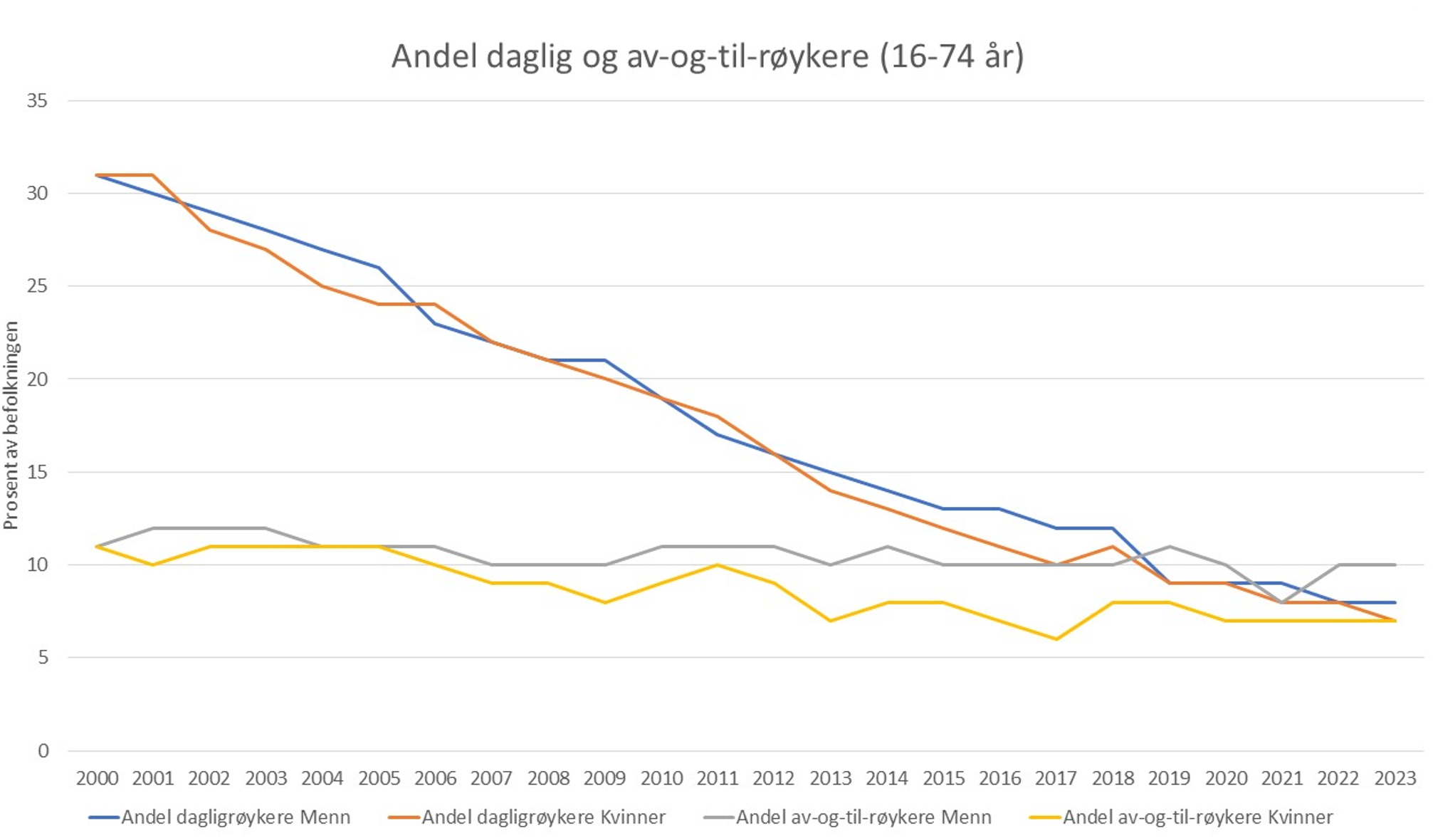
Figur 4 Andel daglig- og av-og-til-røykere 2000-2021, 16-74 år, etter kjønn. (Statistisk sentralbyrå 2024)
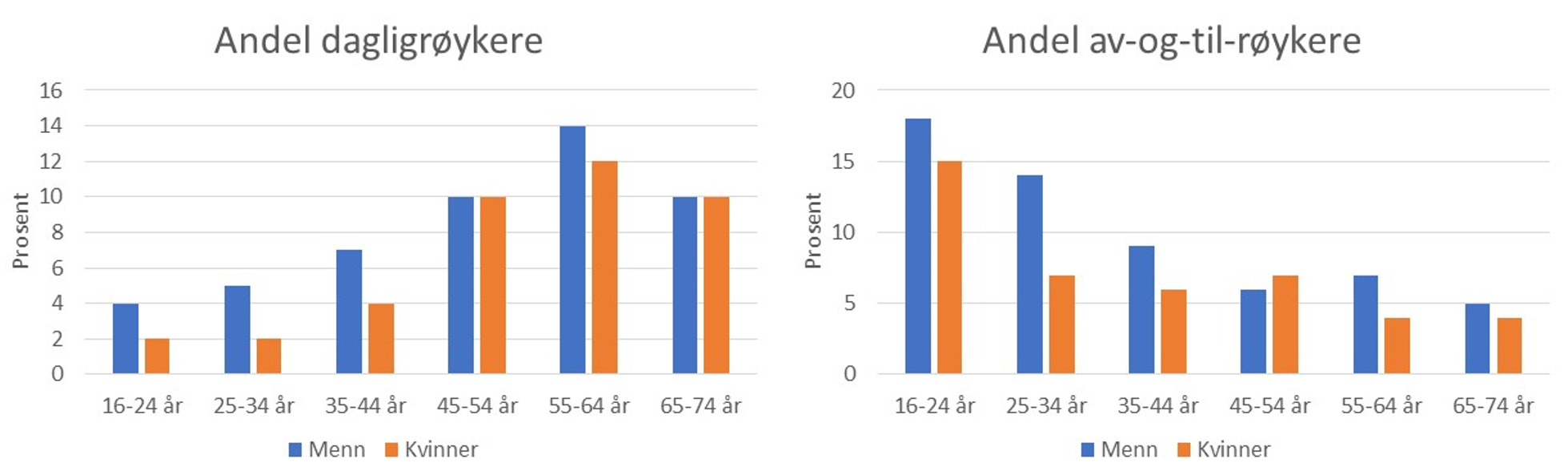
Figur 5 Forekomst av daglig og av-og-til-røyking i ulike aldersgrupperk, etter kjønn, 2023 (Statistisk sentralbyrå 2024)
Lungekreft oppstår også hos aldri-røykere, og er blant annet assosiert med passiv røyking, radon, luftforurensning og svevestøv (Turner et al., 2020). Ca 20 % av lungekrefttilfellene hos norske menn synes å være relatert til yrkeseksponering (Haldorsen, Andersen, & Boffetta, 2004).
Populasjonsstudier indikerer at risiko for utvikling av lungekreft kan være assosiert med arvelighet (de Alencar, Formiga, & de Lima, 2020). Kimbanemutasjoner i spesifikke gener kan også være forbundet med økt risiko for lungekreft (Bossé & Amos, 2018).
Histopatologisk diagnostikk12
Adenokarsinom
Adenokarsinomer vokser ofte perifert i lungen og utgjør ca 50-60 % av ikke-småcellete karsinomer. Hovedtypene er minimale invasive adenokarsinom (MIA; kan være mucinøse eller non-mucinøse), invasive non-mucinøse, invasive mucinøse, kolloide, fetale og enterisk type adenokarsinom. Invasive non-mucinøse adenokarsinom kan deles i subtypene lepidisk, acinært, papillært, mikropapillært og solid. Ofte foreligger det blanding av flere subtyper.
Atypisk adenomatøs hyperplasi (AAH) og adenokarsinom in situ (AIS) er preinvasive lesjoner og forløpere til adenokarsinom.
PD-L1, ALK, ROS1 og molekylærpatologiske analyser skal utføres på «refleks», dvs ved førstegangsvurdering av biopsi/operasjonsresektat.
NO-BRH-02-25-2500009 februar 2025

